La innovación de un biobanco podría conducir a tratamientos específicos contra la leucemia
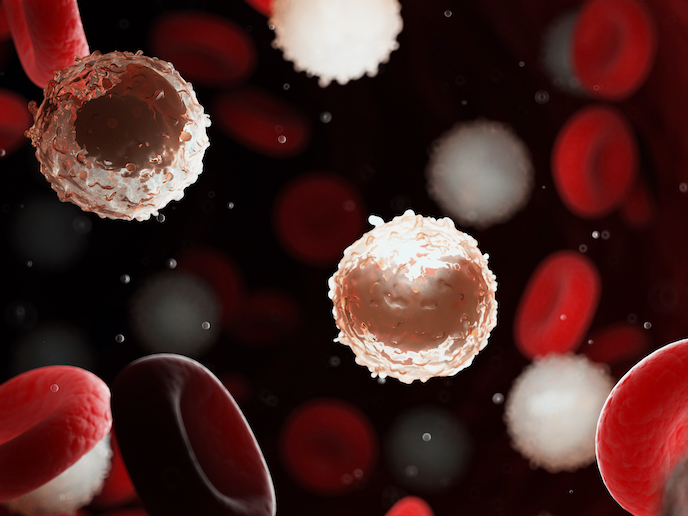
La leucemia mieloide aguda (LMA) es una enfermedad en la que los glóbulos blancos proliferan sin control y desplazan a los glóbulos rojos y las plaquetas. Puede provocar fatiga, hemorragias y un alto riesgo de contraer infecciones. «A pesar de nuestra mayor comprensión de los mecanismos subyacentes, los tratamientos actuales solo pueden curar entre el 40 y el 50 % de los enfermos más jóvenes y entre el 10 y el 20 % de los de más edad», dice el coordinador del proyecto PNANOMED, Michael Heuser, médico y científico de la Facultad de Medicina de Hannover en Alemania. Un desafío fundamental en el tratamiento de esta afección es el hecho de que pocos enfermos son iguales. Incluso en un mismo enfermo, las células leucémicas varían enormemente, y muchas de ellas no responden al tratamiento. La dificultad de desarrollar modelos clínicos que representen esta complejidad ha sido un obstáculo para lograr avances en la investigación.
Innovaciones en el cribado
Para abordar este desafío, se puso en marcha el proyecto PNANOMED, que se llevó a cabo en el marco del programa de Acciones Marie Skłodowska-Curie, con varios objetivos principales en mente. Heuser quería establecer un biobanco caracterizado genéticamente de xenoinjertos (tejidos que pueden ser trasplantados de una especie a otra, en este caso, de humanos a ratones) de LMA. A continuación, trató de caracterizar las mutaciones en estos modelos de xenoinjertos y, a partir de ello, identificar estrategias eficaces capaces de detener la actividad que causalos tumores de estos genes mutados. Explica: «Este biobanco de células humanas de LMA fue trasplantado a ratones inmunodeficientes. Nuestra capacidad de trasplantar en serie estas células leucémicas derivadas de enfermos, nos permitió evaluar el tratamiento dirigido a los genes mutados relacionados con la leucemia». Mediante esta técnica, Heuser y su equipo descubrieron que la combinación de azacitidina (un fármaco que activa los genes que impiden el crecimiento y la división de las células cancerosas) y otro antineoplásico llamado trametinib prolongaba significativamente la supervivencia de los ratones, en comparación con los tratamientos con un solo agente. El equipo del proyecto también pudo desarrollar un sistema de administración muy eficiente y no tóxico basado en nanopartículas para pequeñas piezas de ARN (ARN pequeño de interferencia, siRNA) que apagan la actividad de los genes cancerígenos. El sistema de administración es similar a los que se están desarrollando actualmente para las vacunas del ARNm del coronavirus del síndrome respiratorio agudo grave de tipo 2 (SARS-CoV-2) y Heuser espera que el uso más amplio de esta tecnología también beneficie a los enfermos de cáncer.
Palabras clave
PNANOMED, LMA, leucemia, sangre, cáncer, biobanco, ARN, células, genes